Sexe, une variable oubliée par la science
2017/09/01 Labaka Etxeberria, Ainitze - ErizainaErizaintza II saileko irakasle eta ikertzailea EHU Iturria: Elhuyar aldizkaria

Le syndrome de Yentl n'est pas un syndrome réel, mais un phénomène grave. Le médecin Bernadine Healy, sous le titre The Yentl Syndrome, a déclaré que les femmes atteintes de maladies cardiovasculaires recevaient souvent des diagnostics et des traitements inadéquats. En hommage au protagoniste d'un film, il a donné le nom de Yentl au syndrome. Dans le film, Yentle voulait étudier le Talmud, les règles et les coutumes des juifs. Cependant, étant une femme, cette école était interdite et se déguisait et ne se faisant passer pour homme a eu la même chance que les hommes.
Qu'est-ce que ce film a à voir avec les maladies cardiovasculaires? Eh bien, Healy s'est lié au fait que lorsque les femmes qui ont subi un infarctus cardiaque se rendaient à l'hôpital avec un malaise antérieur, les professionnels de santé ne percevaient pas que c'était un problème cardiaque ni jusqu'à ce que l'infarctus se produise. En fait, les catalogués dans les manuels de cardiologie comme symptômes typiques de l'angine cardiaque provenaient d'études réalisées exclusivement avec des hommes. Mais l'anatomie des veines cardiaques est différente chez les personnes et aussi les symptômes. Par conséquent, les symptômes typiques des femmes ne sont pas toujours conformes aux critères cliniques typiques, ce qui confondait le diagnostic. Si une femme exprimait la même douleur d'angine que les hommes, au contraire, diagnostiquaient facilement l'angine du cœur. Healy compare le film à la situation des hôpitaux. Selon lui, dans les deux cas, les femmes n'avaient qu'un traitement correct quand des hommes apparaissaient, dans l'un vêtus d'hommes et dans l'autre présentaient des symptômes d'être humain.
Cette maison d'édition a clarifié les différences sexuelles de l'angine du cœur. La douleur d'angine survient lorsqu'il y a une insuffisance coronarienne du cœur et chez les hommes, elle est décrite comme une sensation de douleur thoracique et/ou une pression extensible aux bras. Les femmes n'ont pas toujours des douleurs d'angine avant un infarctus cardiaque, et dans lesquelles elles souffrent, les caractéristiques de la douleur peuvent être différentes: des aiguillons de poitrine et des douleurs qui s'étendent au cou, au gommage, à la gorge, au thorax ou au dos. La respiration est également fréquente chez les deux sexes.
Cependant, le syndrome de Yentl est toujours vivant et certains disent qu'il est en pleine forme. Comme l'incidence des infarctus est plus élevée chez les hommes, il est encore considéré comme une maladie masculine en oubliant qu'il est la principale cause de décès chez les deux sexes. En raison de ces phénomènes et carences, le pronostic des femmes avec l'insuffisance cardiaque est aujourd'hui plus lâche. En fait, les tests diagnostiques et les traitements ne sont pas aussi précis pour les femmes que pour les hommes, car les expériences préliminaires ont généralement été faites avec le sexe masculin. Pourquoi seulement avec les mâles?

Loin des côtes d'Adam
Il y a quelques années on pensait que seules les cellules du système reproducteur se différenciaient en fonction du sexe, que les autres cellules et systèmes biologiques étaient identiques dans les deux sexes. Ainsi, il semblait suffisant de faire des expériences avec les mâles, car on savait que chez les femelles les résultats étaient les mêmes. Nous savons maintenant que chaque cellule a le sexe de son maître et qu'il y a beaucoup de différences au-delà du système reproducteur. Par exemple, les cellules immunitaires des femelles répondront plus fortement à une bactérie et l'élimineront plus facilement. D'autre part, cette grande réaction immunitaire spontanée a aussi son côté négatif. Les femmes souffrent davantage de maladies auto-immunes comme l'arthrite et la sclérose en plaques, dans lesquelles les défenses attaquent leur propre corps. La plus grande incidence de dépression chez les femmes est également liée à cette grande immunité, car on pense que l'activité permanente des défenses peut endommager les espaces émotionnels du cerveau. Le risque de mortalité par cancer est 1,6 fois plus élevé chez les hommes. Bien que nous ne connaissons pas la cause de cette dernière, les chercheurs ont suggéré différents mécanismes antioxydants et des différences sexuelles dans le système immunitaire et les hormones.
Des différences sexuelles ont également été observées dans les recherches in vitro, c'est-à-dire dans les recherches sur les cellules vides sans utiliser d'animaux. Les neurones femelles, par exemple, assimilent le messager qui régule la dopamine, la douleur et le plaisir au double de la vitesse que les mâles. En outre, les neurones masculins et féminins se comportent différemment pendant l'apoptose, c'est-à-dire pendant le processus de mort cellulaire. Dans le cas des cellules souches dérivées des muscles, les cellules souches femelles sont plus persistantes et ont une plus grande capacité à régénérer le muscle squelettique. D'autre part, les cellules du foie des femelles ont plus de gènes CYP3A. Cette dernière différence est fondamentale, puisque ce gène participe à la métabolisation de nombreux médicaments existants sur le marché. En ce sens, les femmes ont un risque entre 50-75% plus élevé d'exposition aux effets nocifs des médicaments. Vu les données ci-dessus, il est difficile de comprendre pourquoi des expériences avec des femelles ne sont pas effectuées. Mais, comme nous le verrons ci-dessous, il y a une idée fortement enracinée dans la communauté scientifique qui rend les femelles exclues des expériences et qui concerne la règle.
Femelles, compliquées ou inconnues?
Selon certains chercheurs, l'incorporation des femelles dans les recherches entraverait la méthodologie des expériences et l'obtention de résultats solides, car les femelles de souris sont plus variables. Cette variabilité a été attribuée à des altérations hormonales propres au cycle stral, équivalent à celui de la règle humaine. En plus d'augmenter la complexité des recherches, il est suggéré que l'utilisation des femelles ferait face aux expériences, car il faudrait plus d'heures de travail pour déterminer dans quelle phase du cycle stral se trouvent à chaque instant, et qu'il faudrait acheter beaucoup de souris femelles pour pouvoir les regrouper selon le cycle.
Cependant, une analyse gigantesque réalisée en 2014 aux États-Unis sur des souris de différentes races a révélé que les femelles ne sont pas plus variables que les mâles, ni dans les mesures biologiques ni dans le comportement. En d'autres termes, la variabilité que peuvent présenter les femelles avec la fluctuation hormonale n'est pas supérieure à celle qui existe entre elles. Cette dernière recherche a mis en question ce besoin de contrôler le cycle stral qui était autrefois considéré comme fondamental.
Malgré tout, il est clair qu'il faut tenir compte des deux sexes pour que les recherches soient exactes et exploitables, mais les données qui reflètent la pratique réelle ne sont pas très satisfaisantes. Seulement 31% des essais cliniques pour la recherche sur les maladies cardiovasculaires comprennent les femmes et les études de dépression chez les femmes n'atteignent pas 45%. En outre, selon un travail réalisé dans la base de données biomédicale Medline, sur les 443 articles publiés en 2010 et 2011, seulement 28% ont utilisé des souris femelles et sur les 71 articles publiés dans le magazine Pain sur la douleur en 2015, 56 n'ont pas utilisé de femelles.
L'autre côté de la pièce
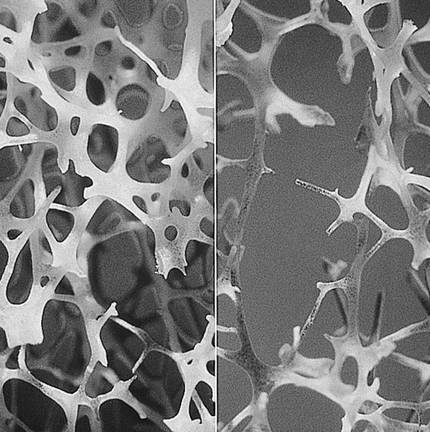
Bien que la tendance générale est contraire, il ya des maladies peu étudiées dans le sexe rose qui ont une incidence plus élevée sur les femmes, comme l'ostéoporose. On considère qu'une personne a l'ostéoporose quand elle diminue la consistance de ses os et augmente le risque de fracture osseuse. Beaucoup de recherches ont été menées sur l'ostéoporose des femmes, car après la ménopause, de nombreux cas sont détectés, mais il touche aussi les hommes. En Europe, un tiers des fractures de la hanche liées à l'ostéoporose se produisent chez les hommes, mais ils ont peu de possibilités de prévention et de traitement, car il est considéré comme une maladie post-ménopausée des femmes. L'ostéoporose primaire, la plus connue, apparaît avec l'âge et, avec la ménopause, est aggravée par la descente des oestrogènes qui ont jusqu'alors protégé les os de la femme. Chez les hommes, les androgènes sont ceux qui ont une fonction protectrice et leur diminution est très progressive, de sorte que l'ostéoporose n'apparaît pas soudainement chez les hommes. L'ostéoporose secondaire, au contraire, est plus fréquente chez les hommes que chez les femmes et est liée à des situations cliniques et des traitements qui peuvent causer la perte de masse osseuse. Cependant, nous avons peu d'informations sur l'ostéoporose masculine.
Autre chose se produit avec le cancer du sein. Leur incidence sur les hommes est très faible, et pratiquement toutes les études sur le sujet ont été menées avec des femmes et des animaux femelles. En raison de sa faible connaissance, le diagnostic est généralement tardif et le traitement est basé sur les femmes, mais il est suggéré que le type de tumeur peut être différente chez les hommes.
Même si cela semble paradoxal, il y a des organisations qui ont clairement besoin de distinguer mâles et femelles dans leurs recherches dans le but de l'égalité. L'Association des aliments et des médicaments (FDA) et l'Institut américain de santé (NIH) ont réglementé l'inclusion des deux sexes dans leurs recherches. En outre, les revues Nature et Journal of Neuroscience Research ont rejoint cette initiative, entre autres.
Bibliographie Bibliographie
Remarque : Remarque : Remarque :
L'auteur veut remercier la collaboration prédoctorale du Gouvernement Basque.

Gai honi buruzko eduki gehiago
Elhuyarrek garatutako teknologia